Diabete mellito: sintomi, diagnosi e come gestirlo
Il diabete mellito è una malattia cronica caratterizzata da livelli elevati di glucosio nel sangue (iperglicemia). Questa condizione si verifica quando il pancreas non produce sufficiente insulina, l’ormone che regola il passaggio degli zuccheri dal sangue alle cellule, oppure quando l’organismo non riesce a utilizzarla in modo efficace.
Si tratta di una patologia in costante crescita: in Italia colpisce circa il 6% della popolazione, con oltre 3,5 milioni di persone diagnosticate. Comprendere i meccanismi, i sintomi e le complicazioni del diabete mellito permette di riconoscerlo tempestivamente e di gestirlo in modo appropriato, riducendo significativamente i rischi per la salute.
Tipologie di diabete mellito e differenze principali
Il diabete mellito non è una singola malattia, ma comprende diverse forme accomunate dall’iperglicemia. Le tipologie principali sono tre:
| Tipologia | Prevalenza | Età di insorgenza | Meccanismo | Caratteristiche principali |
|---|---|---|---|---|
| Diabete di tipo 1 | ~10% dei casi | Età giovanile | Malattia autoimmune | Distruzione cellule beta pancreatiche; dipendenza completa da insulina esterna |
| Diabete di tipo 2 | ~90% dei casi | Età adulta | Insulino-resistenza | Associato a sovrappeso, obesità e sedentarietà; pancreas inizialmente compensa |
| Diabete gestazionale | – | Durante gravidanza | – | Si risolve dopo il parto; aumenta rischio di diabete tipo 2 successivo |
Esistono inoltre forme più rare come il diabete monogenico (MODY) e il diabete secondario ad altre patologie o farmaci (ad esempio terapie prolungate con cortisone).
Come si fa a capire se si ha il diabete mellito?
I sintomi del diabete mellito variano in base alla tipologia e alla gravità della malattia. Nel diabete di tipo 1, i sintomi tendono a manifestarsi rapidamente e in modo evidente. Nel diabete di tipo 2, invece, la comparsa è spesso graduale e i segnali possono rimanere sottovalutati per anni.
I sintomi più comuni includono:
- Poliuria: aumento della quantità e della frequenza delle urine, anche durante la notte
- Polidipsia: sete intensa e costante difficile da placare
- Perdita di peso involontaria: nonostante l’appetito normale o aumentato
- Affaticamento persistente: sensazione di stanchezza non giustificata dal livello di attività
- Visione offuscata: causata dalle variazioni dei livelli di glucosio nel cristallino
- Lenta guarigione delle ferite: tagli e abrasioni impiegano più tempo a cicatrizzarsi
- Infezioni frequenti: soprattutto a livello cutaneo, urinario o genitale
Nel diabete di tipo 2, molte persone rimangono asintomatiche per lungo tempo. La diagnosi avviene spesso in modo casuale durante controlli di routine o quando compaiono già le complicanze della malattia.
La diagnosi del diabete mellito
La diagnosi di diabete mellito si basa su criteri precisi che misurano la concentrazione di glucosio nel sangue. I parametri utilizzati sono:
| Parametro diagnostico | Valore per diagnosi diabete | Valori di rischio aumentato |
|---|---|---|
| Glicemia a digiuno | ≥126 mg/dl (dopo 8 ore digiuno, in almeno due occasioni) | 100-125 mg/dl (alterata glicemia a digiuno) |
| Emoglobina glicata (HbA1c) | ≥6,5% | 6,0-6,4% (elevato rischio) |
| Curva da carico orale di glucosio | ≥200 mg/dl (dopo 2 ore da 75g glucosio) | 140-199 mg/dl (ridotta tolleranza glucidica) |
| Glicemia casuale | ≥200 mg/dl (con sintomi tipici) | – |
In soggetti sani, la glicemia a digiuno si mantiene normalmente tra 70 e 99 mg/dl, mentre dopo i pasti può raggiungere i 130-140 mg/dl per poi tornare rapidamente ai valori basali.
Cosa comporta avere il diabete mellito?
Il diabete mellito, se non adeguatamente controllato, può causare complicazioni serie che coinvolgono diversi organi e sistemi. L’esposizione prolungata a livelli elevati di glucosio danneggia progressivamente vasi sanguigni e nervi.
Le complicanze croniche principali includono:
Complicanze cardiovascolari: il diabete aumenta significativamente il rischio di infarto miocardico, ictus e arteriopatia periferica. Le persone con diabete hanno un rischio cardiovascolare doppio o triplo rispetto alla popolazione generale. Per un adeguato controllo cardiologico è fondamentale rivolgersi a specialisti in cardiologia.
Retinopatia diabetica: il danneggiamento dei piccoli vasi della retina può portare a riduzione della vista fino alla cecità. Il diabete è una delle principali cause di cecità acquisita negli adulti. Controlli periodici presso un servizio di oculistica sono indispensabili per la prevenzione.
Nefropatia diabetica: il deterioramento progressivo della funzione renale può evolvere verso l’insufficienza renale cronica, richiedendo dialisi o trapianto. Il monitoraggio attraverso la nefrologia permette di rallentare l’evoluzione della malattia.
Neuropatia diabetica: il danneggiamento dei nervi periferici causa perdita di sensibilità, formicolii, dolore e può favorire lo sviluppo del piede diabetico, con rischio di ulcere e amputazioni.
Maggiore suscettibilità alle infezioni: l’iperglicemia riduce l’efficacia del sistema immunitario, aumentando la vulnerabilità a infezioni batteriche e fungine.
Cosa fare se si ha il diabete mellito?
La gestione del diabete mellito richiede un approccio globale che integra modifiche dello stile di vita, monitoraggio costante e, quando necessario, terapia farmacologica.
Alimentazione equilibrata: la dieta deve essere povera di carboidrati raffinati, zuccheri semplici e grassi saturi. È fondamentale privilegiare cereali integrali, verdure, legumi, frutta con moderazione e proteine magre. Il controllo delle porzioni e la distribuzione dei pasti nell’arco della giornata aiutano a mantenere stabili i livelli glicemici. Un percorso di dietetica e nutrizione può essere determinante per ottimizzare il controllo metabolico.
Attività fisica regolare: l’esercizio fisico migliora la sensibilità all’insulina e favorisce il controllo del peso. Si raccomandano almeno 150 minuti a settimana di attività aerobica moderata, come camminata veloce, nuoto o ciclismo. Un programma supervisionato attraverso la medicina dello sport può aiutare a praticare attività fisica in sicurezza.
Mantenimento del peso corporeo: nelle persone con diabete di tipo 2 e sovrappeso, anche una perdita moderata (5-10% del peso corporeo) può migliorare significativamente il controllo glicemico.
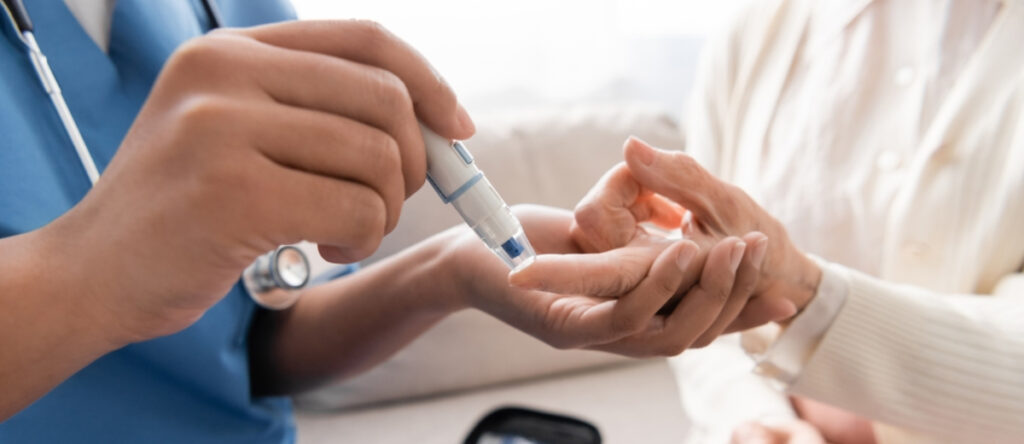
Monitoraggio della glicemia: il controllo regolare permette di verificare l’efficacia della terapia e di adattarla quando necessario. Gli esami del sangue periodici sono fondamentali per il monitoraggio.
Terapia farmacologica: nel diabete di tipo 1 è indispensabile la somministrazione di insulina. Nel diabete di tipo 2 si utilizzano farmaci orali o iniettabili che migliorano la sensibilità all’insulina o stimolano la sua produzione. Nei casi più avanzati può essere necessario ricorrere anche all’insulina.
Controlli medici regolari: visite diabetologiche periodiche, esami del sangue, controllo della pressione arteriosa e screening delle complicanze sono essenziali per prevenire o rallentare l’evoluzione della malattia. La gestione specialistica attraverso la diabetologia e l’endocrinologia garantisce un approccio completo e personalizzato.
La prevenzione del diabete di tipo 2 si basa sugli stessi principi: alimentazione sana, attività fisica costante, mantenimento del peso ideale e controllo periodico della glicemia nelle persone a rischio.